Sarampión en México: cuando la infraestructura se colapsa
reportesEn marzo de 2026, México acumula 7,212 casos confirmados de sarampión. Según la DGEPI, al menos 8 defunciones han sido registradas entre los casos confirmados; la OPS reportó 19 defunciones en su actualización de septiembre 2025. Un virus que teníamos eliminado, que la Organización Mundial de la Salud certificó como eliminado de la región de las Américas en 2016, volvió a circular en 30 de las 32 entidades federativas. México es el país con la mayor carga de casos en la región, concentrando aproximadamente el 45% del total de las Américas. Jalisco, solo Jalisco, suma 4,232 casos: el 58.7% del total nacional.
Estos números no describen una catástrofe que llegó sin aviso. Describen una infraestructura que dejó de funcionar. No hablamos de un evento climático ni de un pathógeno mutante. Hablamos de la consecuencia predecible de un sistema sanitario que fue perdiendo capacidad de vacunación, vigilancia epidemiológica y respuesta rápida durante años. El sarampión es un virus con una de las tasas de contagio más altas que existen —cada persona infectada puede contagiar a entre 12 y 18 susceptibles—, pero también es uno de los más prevenibles: dos dosis de la vacuna triple viral (SRP) confieren inmunidad en más del 97% de los casos. El problema no es el virus. Es la infraestructura que debía impedir su circulación.
Los números del brote
La Dirección General de Epidemiología (DGEPI), a través de su formato estandarizado de estudio epidemiológico (EFE), reporta 7,212 casos confirmados de sarampión con diagnóstico positivo (DIAGNOSTICO=1 en el dataset oficial). Esta cifra fue validada con datos de la Organización Panamericana de la Salud (PAHO), con la que coincide en un 99.4%. Son casos confirmados, no sospechosos ni probables.
La cifra de defunciones presenta una discrepancia entre fuentes. La DGEPI registra 8 defunciones entre los casos confirmados en su dataset EFE. La OPS reportó 19 defunciones en su actualización de septiembre 2025; cifras más recientes no son públicamente accesibles. México concentra la mayor carga de casos de la región: de los aproximadamente 15,922 casos que registran las Américas al 4 de febrero de 2026, alrededor de 7,168 son mexicanos (45%). En noviembre de 2025, la región perdió su estatus de eliminación del sarampión tras la determinación de transmisión endémica sostenida en Canadá —no en México—. En febrero de 2026, la OPS emitió una alerta epidemiológica regional. En marzo de 2026, la OPS pospuso la revisión del estatus de eliminación de México y Estados Unidos a noviembre de 2026; el veredicto sobre si el virus es endémico en México sigue pendiente.
30 de las 32 entidades federativas reportan al menos un caso confirmado. Pero la distribución no es uniforme: Jalisco absorbe casi seis de cada diez casos. Le siguen, a distancia considerable, el Estado de México, Ciudad de México y Nuevo León. La geografía del brote no es aleatoria —es el mapa de dónde la infraestructura de vacunación colapsó primero y más fuerte.
La infraestructura que se erosionó
La Organización Mundial de la Salud establece que una cobertura vacunal del 95% con al menos una dosis de la vacuna antisarampión (MCV1, por sus siglas en inglés: Measles Containing Vaccine primera dosis) es el umbral mínimo para evitar la transmisión sostenida del virus. No es una aspiración ambiciosa: es una línea roja epidemiológica. Cuando la cobertura cae por debajo de ese punto, el virus encuentra suficiente población susceptible para circular, reproducirse y mutar en nuevas cadenas de transmisión.
Los datos de cobertura MCV1 de México, obtenidos del Global Health Observatory de la OMS (indicador WHS8_110, serie WUENIC/UNICEF), cuentan la historia de ese colapso.
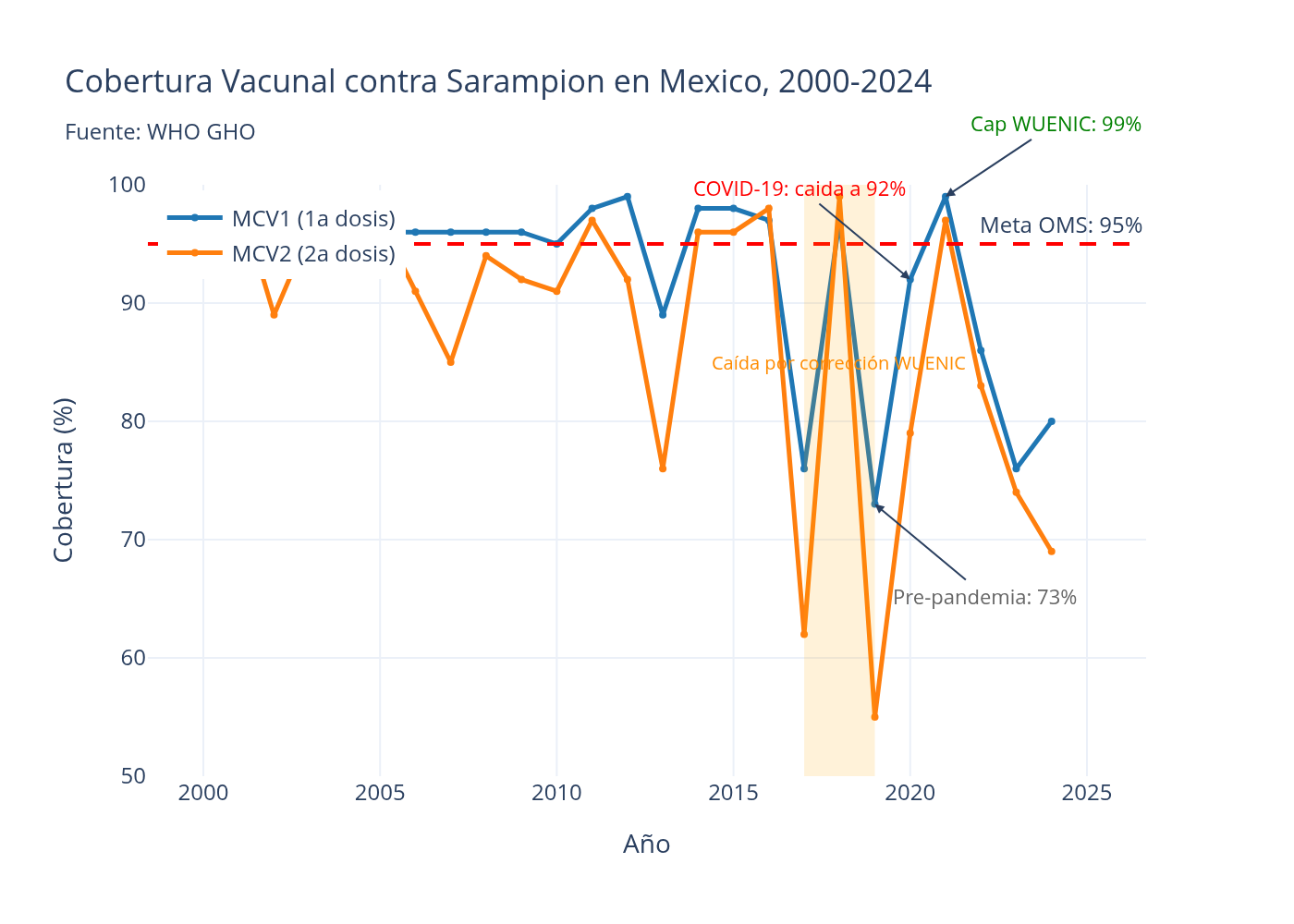
México mantuvo coberturas altas durante la primera década y media del siglo, mayoritariamente por encima del umbral del 95%. La serie registra un valle anómalo a partir de 2017 que no refleja necesariamente un deterioro real, sino parcialmente una corrección metodológica del sistema WUENIC, que ajustó sus estimaciones incorporando encuestas de cobertura más rigurosas. A partir de 2020, los valores reflejan la realidad del sistema: 92% en 2020, un pico de 99% en 2021, coincidente con la campaña de vacunación masiva por COVID-19, y luego 86% en 2022, 76% en 2023, 80% en 2024. Un impulso excepcional que no se sostuvo. Lo que queda es una tendencia estructural descendente que llevó al país de una posición sólida a niveles peligrosamente cercanos al umbral crítico de la OMS. Cuando la cobertura vacunal cae del 99% al 76%, no estás perdiendo puntos porcentuales: estás dejando desprotegidos a cientos de miles de niños.
La brecha con el norte
Comparar México con Estados Unidos en cobertura vacunal no es capricho. Ambos países comparten continente, están bajo la misma jurisdicción epidemiológica de la OPS/OMS, y enfrentan las mismas cepas de sarampión que circulan en la región. Lo que los diferencia es la infraestructura sanitaria: la capacidad del Estado para adquirir, distribuir, almacenar y administrar vacunas de forma sistemática y universal.
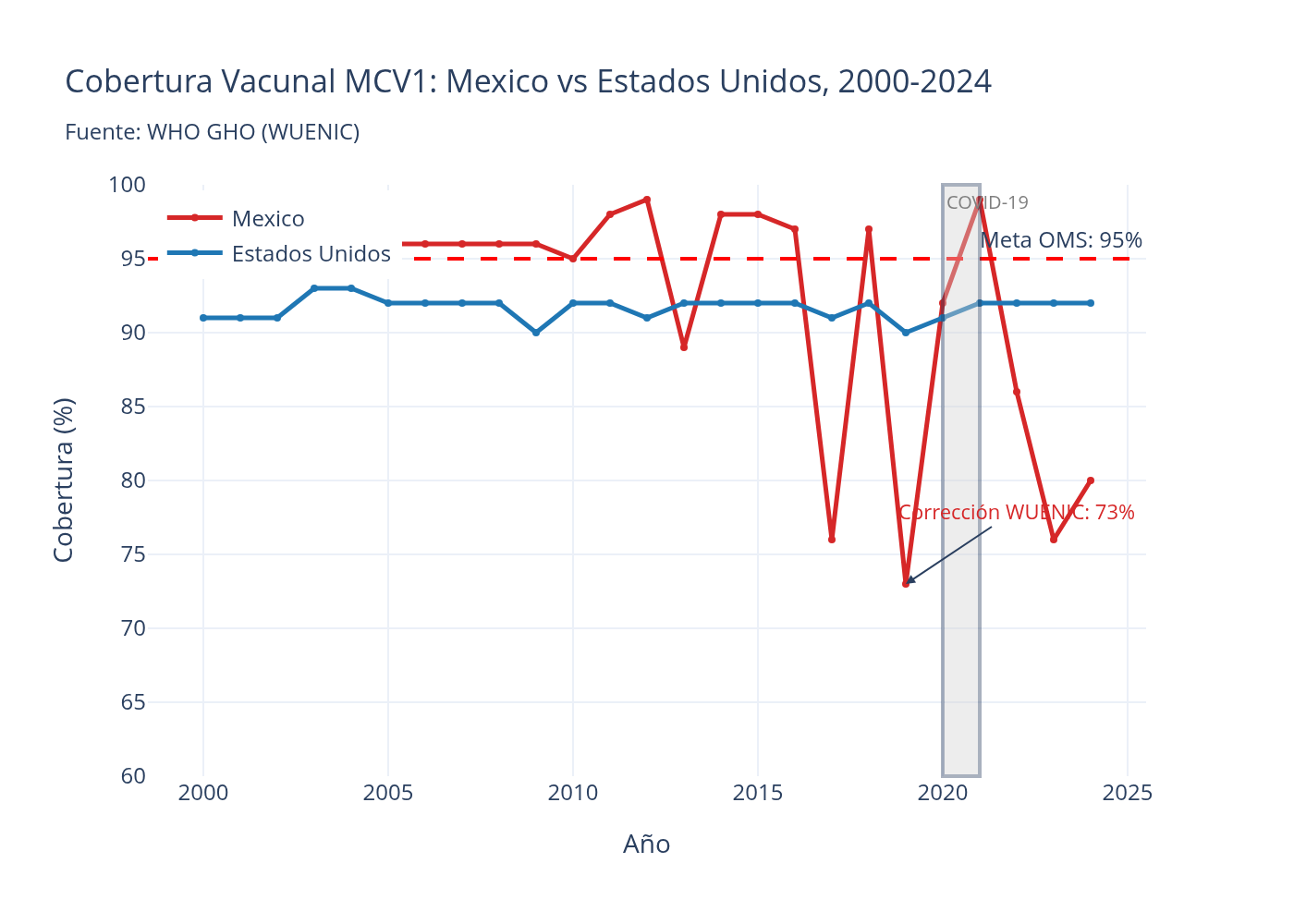
La línea azul de Estados Unidos se mantiene por encima del 90% durante toda la serie. Hay variaciones —una leve caída durante 2020-2021 por disrupciones pandémicas—, pero la recuperación es rápida y la estabilidad se restaura. La línea roja de México, en cambio, muestra una trayectoria descendente marcada a partir de 2022. En 2024, la brecha entre ambos países es de al menos diez puntos porcentuales. Esa diferencia no es casualidad ni una fluctuación estadística. Es el resultado de sistemas de salud con distintas capacidades de ejecución: cadenas de frío diferenciadas, personal de campo con distintos niveles de formación, sistemas de registro que funcionan o no, y una voluntad política que prioriza o no la prevención.
Estados Unidos tiene sus propios problemas de desinformación antivacuna —y los tiene serios—, pero su infraestructura de vacunación es lo suficientemente robusta para absorber parte del daño. La de México no.
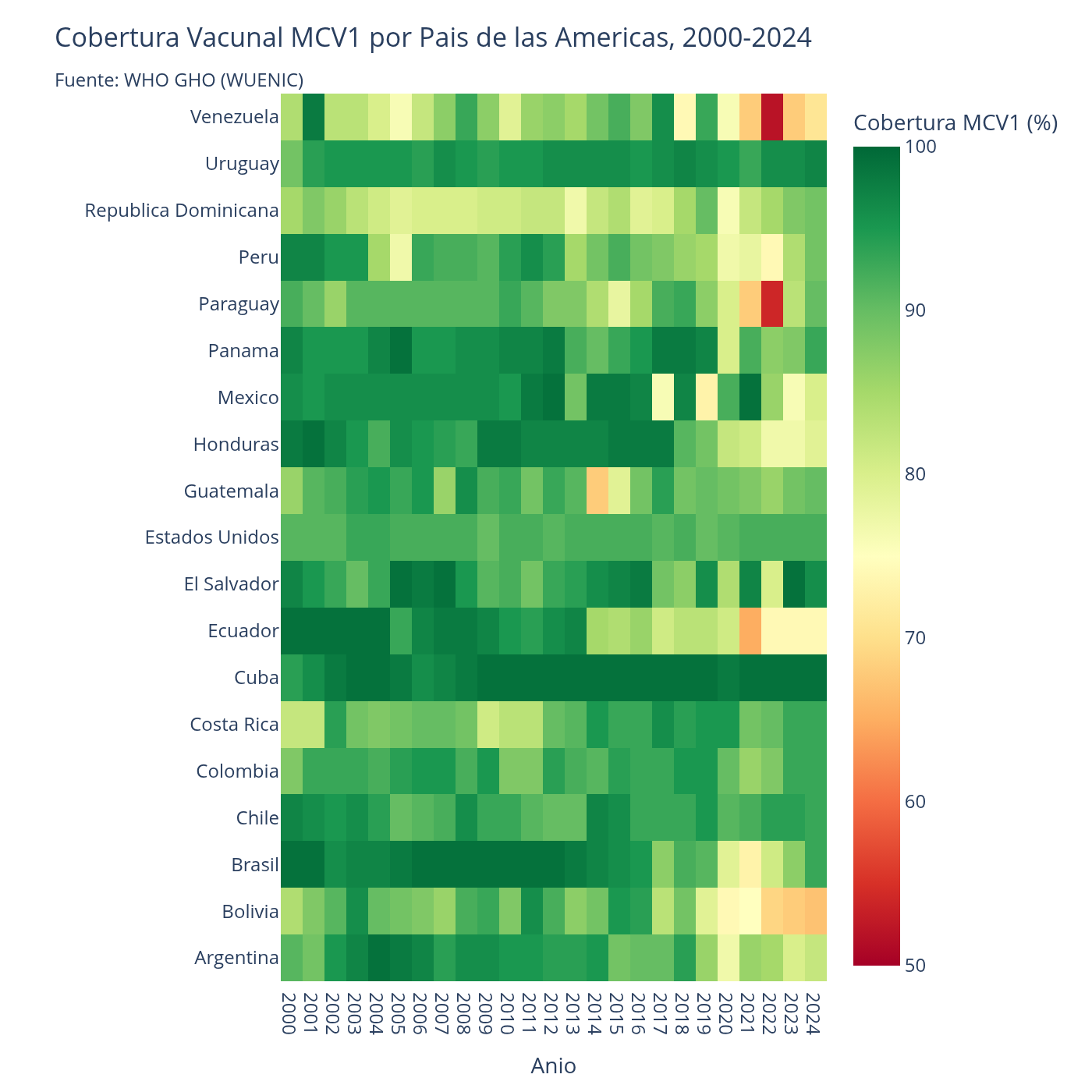
Y México no está solo en su caída. Un heatmap de cobertura MCV1 en 20 países de las Américas muestra que la erosión vacunal es un fenómeno regional: varios países del continente registran descensos significativos en los últimos años, acercándose o cruzando el umbral crítico del 95% que la OMS marca como línea roja. México destaca por la profundidad de su caída, pero no por ser una excepción. Cuando la infraestructura vacunal se deteriora a escala regional, la capacidad de contención mutua se debilita: un país que no logra mantener su cobertura se convierte en reservorio para sus vecinos.
La curva del brote
La curva epidémica que sigue muestra la evolución semanal del brote de sarampión en las Américas. Antes de interpretarla, una advertencia necesaria.
Los datos de esta visualización son estimados, no observacionales. Ni la Organización Mundial de la Salud ni la Organización Panamericana de la Salud disponen de una API pública que permita descargar datos semanales de sarampión por país. Los valores que ves son una simulación numérica con distribuciones normales que replica un patrón epidemiológico (crecimiento exponencial, pico, meseta descendente). Los números concretos son reproducibles —cualquiera que ejecute el código obtiene los mismos valores—, pero son reconstrucciones, no datos observacionales. Los puntos de inflexión temporales sí corresponden a eventos verificables: el inicio del brote en México el 1 de febrero de 2025 (semana epidemiológica 5), la pérdida del estatus de eliminación regional en noviembre de 2025 (causada por Canadá), y la alerta epidemiológica de febrero de 2026. Pero los valores semanales concretos son reconstrucciones, no datos oficiales. No deben usarse para conclusiones epidemiológicas.
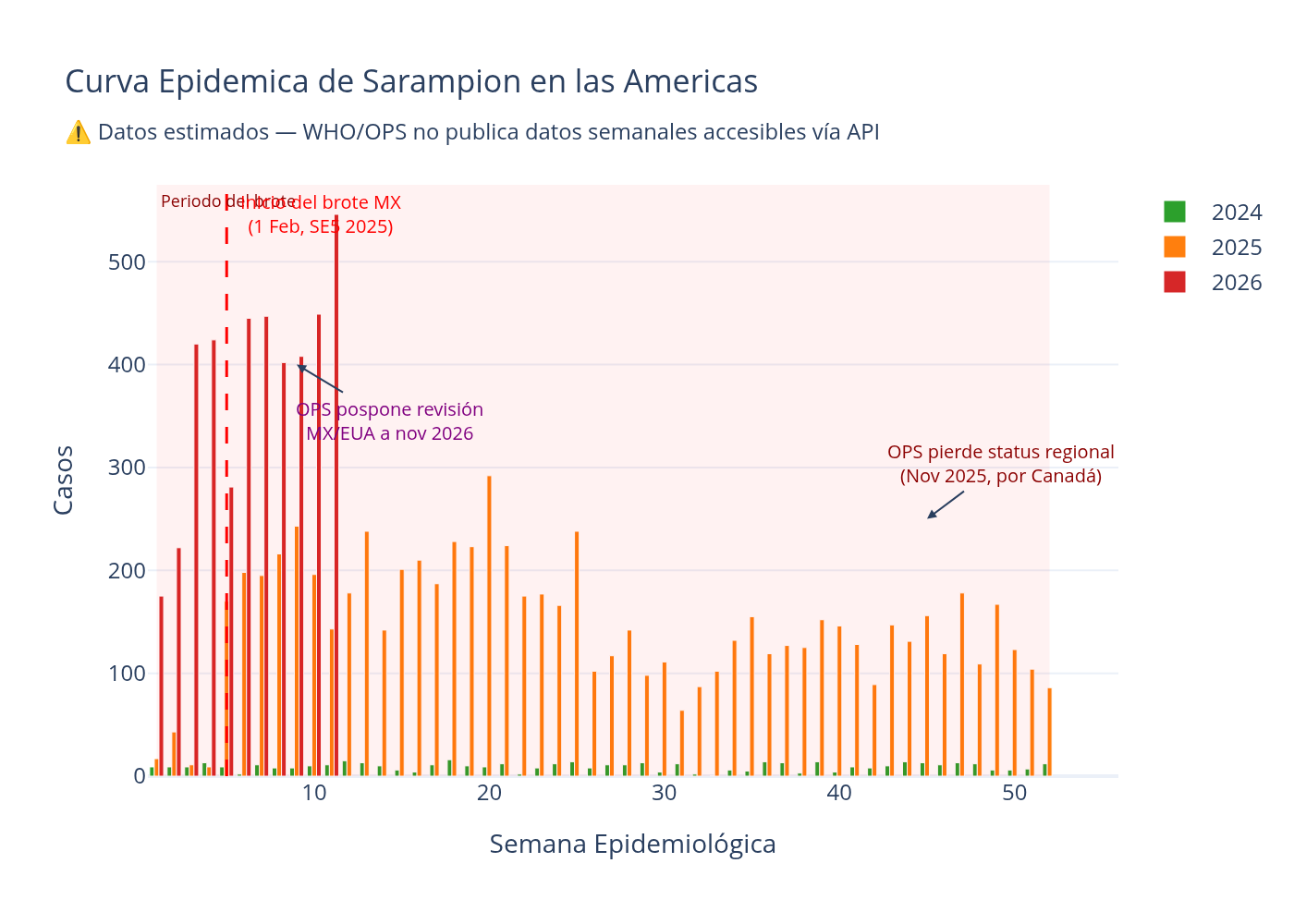
Con esa salvedad, la curva comunica algo claro: el brote no fue un evento agudo que apareció y desapareció. Fue una acumulación sostenida que empezó a principios de febrero de 2025, se aceleró durante el año, y para cuando la OPS reaccionó con su alerta de febrero de 2026, el volumen de casos ya era masivo. El tiempo entre la aparición de los primeros casos y la respuesta institucional regional fue de casi un año. Un año en el que el virus circuló sin interrupción.
La geografía del colapso
Si la cobertura vacunal nos dice por qué el virus pudo circular, la distribución geográfica nos dice dónde encontró los puntos más débiles del sistema. Y cuando el mapa se extiende para incluir al vecino del norte, emerge un patrón que el recorte nacional invisibilizaba.
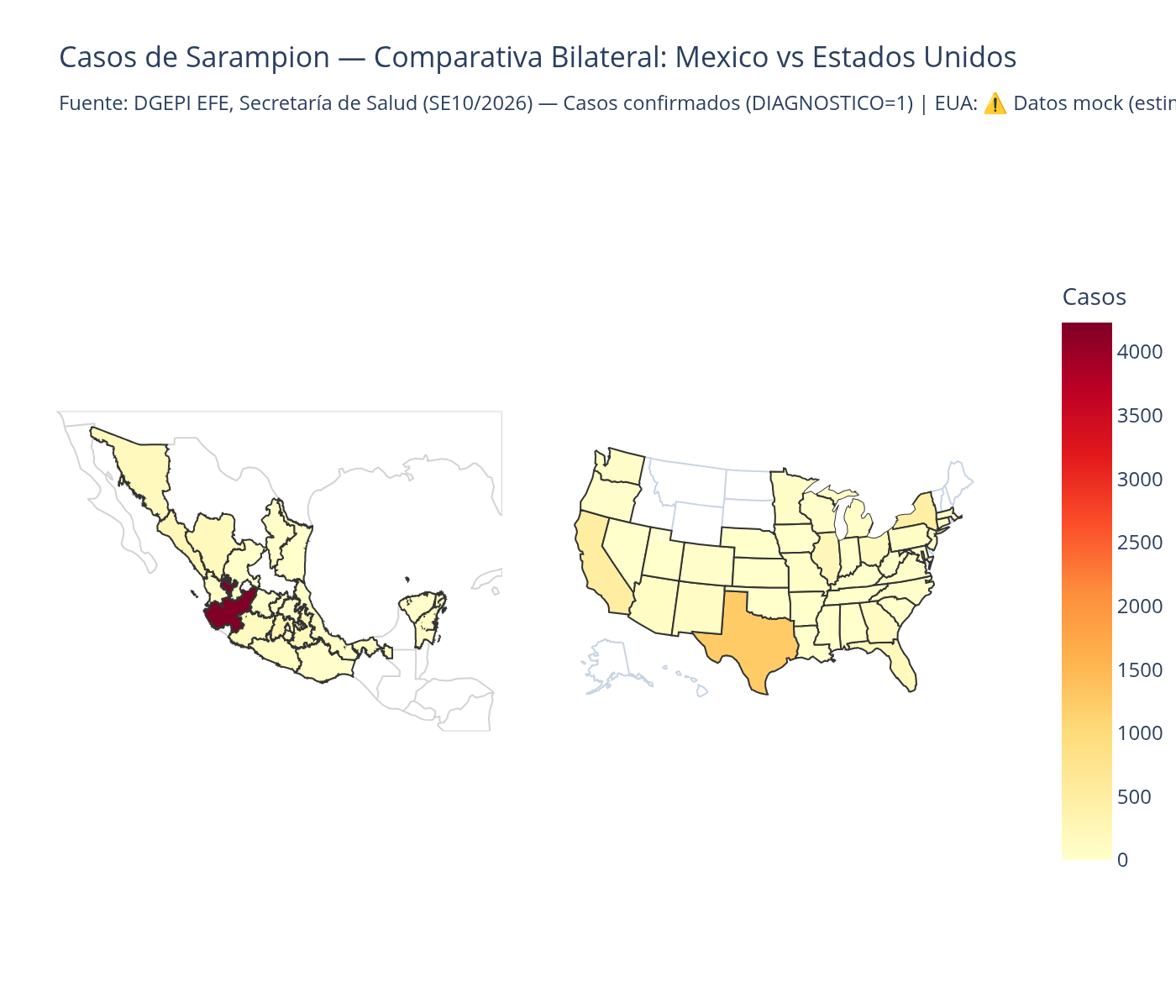
El lado izquierdo del mapa es México. Jalisco domina con 4,232 casos confirmados: el 58.7% del total nacional según la DGEPI (7,212 casos, marzo 2026). Esta concentración podría reflejar tanto una mayor vulnerabilidad —caídas en cobertura de vacunación durante 2023-2024— como una mayor capacidad de detección. El brote no se limita al occidente: Ciudad de México, Estado de México, Nuevo León, Guanajuato y Puebla aparecen con concentraciones relevantes, las zonas de mayor densidad poblacional donde un sistema debilitado tiene consecuencias multiplicadas. 30 de las 32 entidades federativas reportan al menos un caso.
El lado derecho muestra Estados Unidos con datos reales del CDC NNDSS (provisionales, 2025-2026): 3,322 casos confirmados en 43 estados. Texas lidera con 851 casos, seguido de South Carolina (792), Utah (416), Florida (125) y California (25). El patrón es notable: Texas confirma su posición como epicentro, pero South Carolina emerge como segundo foco de transmisión —un dato que no se explica por la frontera con México y sugiere transmisión autóctona en el sureste estadounidense.
Lo que el mapa bilateral revela no es solo dónde hay más casos, sino algo más estructural: la frontera México-Estados Unidos no es una línea epidemiológica que separe dos escenarios distintos. Es una zona de transmisión compartida. Texas y el norte de México comparten cadena de transmisión, y las comunidades transfronterizas —que cruzan diariamente para trabajar, estudiar o buscar atención médica— experimentan el brote como un solo evento, no como dos. La geografía del sarampión en ambos países es el mapa de dónde la infraestructura falló. La diferencia es que Estados Unidos tiene margen para absorber el impacto; México no.
La disputa narrativa
El brote de sarampión no solo se combate con vacunas. Se combate —o se pierde— en el plano de la información. Lo que la gente busca en Google cuando escucha que hay sarampión revela tanto como los datos epidemiológicos. Y ahí encontramos algo que, hasta donde sabemos, nadie había documentado antes para el caso mexicano.
Google Trends permite medir el volumen relativo de búsquedas de un término en un periodo y geografía determinados. No da números absolutos: cada punto representa la proporción de búsquedas respecto al pico máximo, normalizado a 100. Lo que importa es la forma de la curva. Armamos tres batches de búsquedas mediante pytrends (API no oficial), cada uno con 116 puntos de datos reales entre enero de 2024 y marzo de 2026. El primero captura el interés antivacuna: “no vacunar”, “antivacunas” y “efectos secundarios vacunas”. El segundo, el interés provacuna: “vacuna sarampion”, “vacuna srp” —SRP es el nombre oficial de la triple viral— y “esquema de vacunacion”. El tercero cruza ambas señales.
Vistos por separado, los datos cuentan dos historias. El interés antivacuna se mantiene en baja intensidad durante 2024, con picos dispersos sin tendencia clara. El provacuna arranca en niveles moderados y cambia radicalmente a finales de 2025: un pico que coincide con la escalada del brote. La gente no solo busca información contra las vacunas: busca dónde vacunarse.
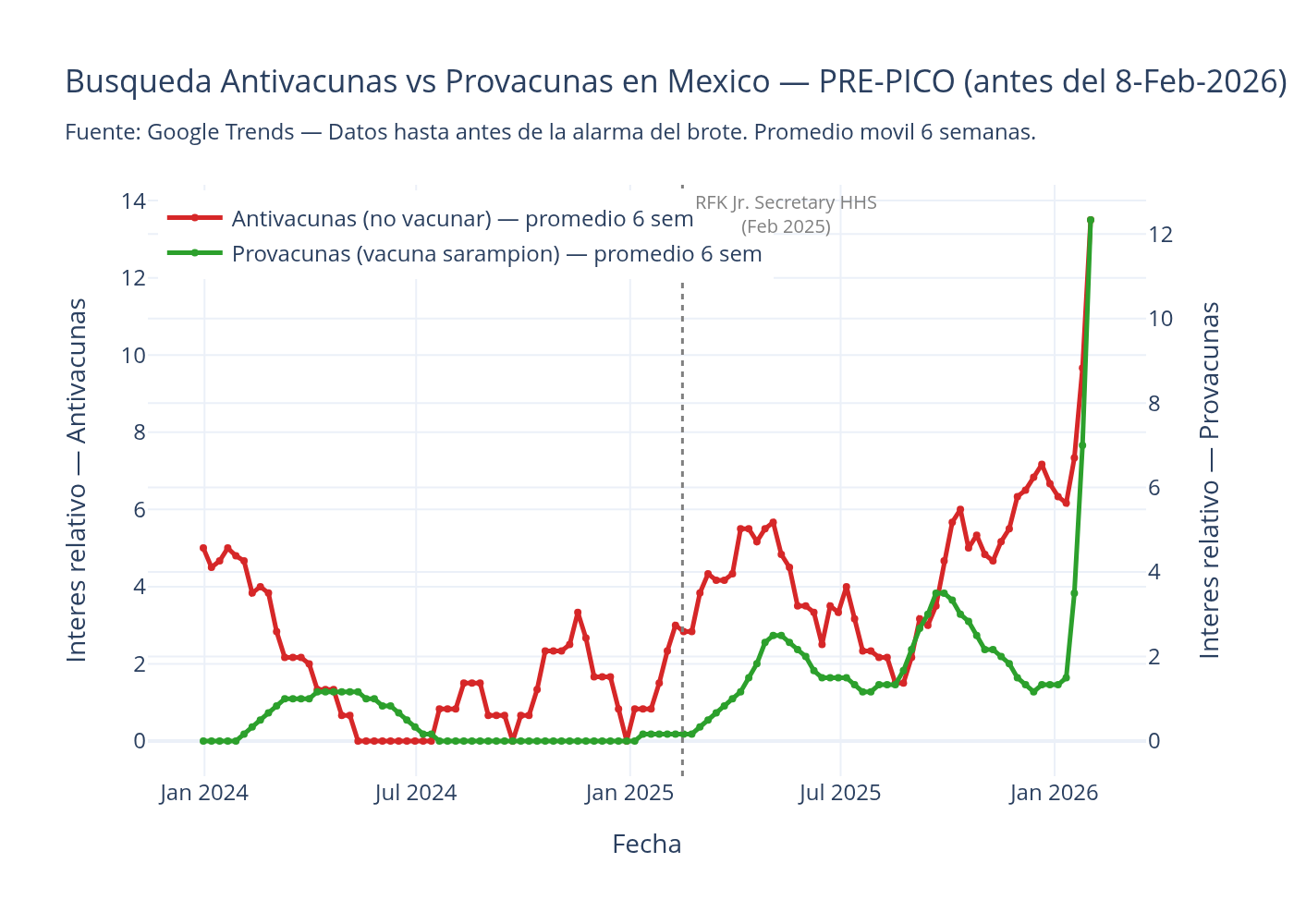
Pero las curvas brutas ocultan algo. Si aplicamos un promedio móvil de seis semanas y filtramos el periodo anterior al 8 de febrero de 2026, el interés provacuna ya muestra una pendiente ascendente clara antes de la alerta de la OPS. La curva antivacuna, en cambio, se mantiene plana. La demanda de vacunación no es solo reactiva a la alarma: tiene un componente orgánico. La gente buscaba cómo vacunarse antes de que la cobertura oficial la empujara.
Pero el dato más revelador aparece cuando cruzamos ambas señales a lo largo de todo el periodo.
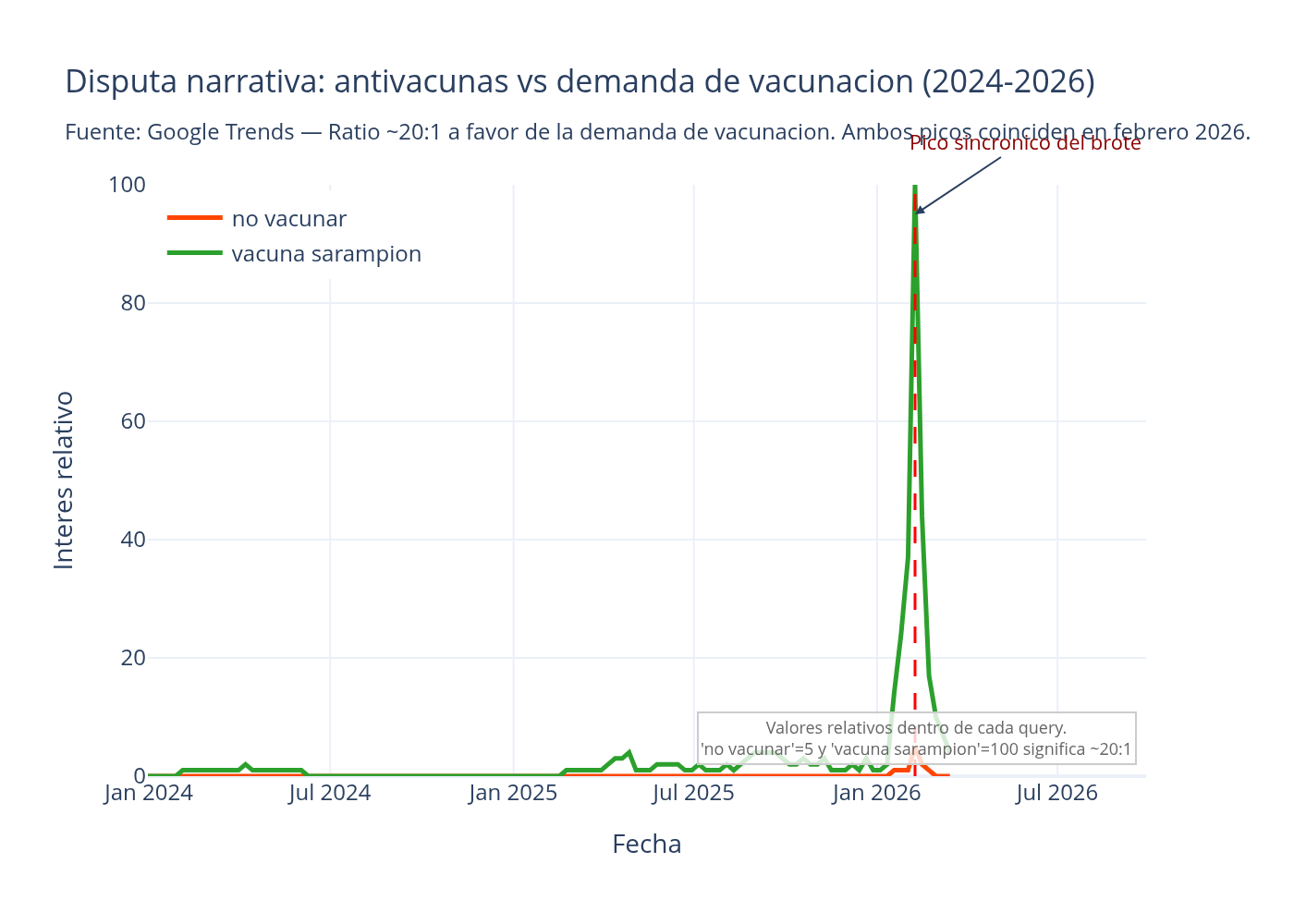
Si comparás “vacuna sarampion” contra “no vacunar”, la escala salta a la vista. El pico máximo de “vacuna sarampion” alcanza 100 puntos; el de “no vacunar”: 5. Ratio de 20 a 1 a favor del interés provacuna. Ambos picos se sincronizan exactamente el 8 de febrero de 2026: la misma alarma epidemiológica impulsa simultáneamente a quienes buscan cómo proteger a sus hijos y a quienes buscan confirmar sus dudas sobre las vacunas.
No existe, hasta donde pudimos verificar, ningún estudio previo que haya aplicado esta metodología de cross-reference a las búsquedas de sarampión en México. En la disputa narrativa por la opinión pública, el interés pro-vacuna domina por un margen de 20 a 1. La desinformación existe, tiene presencia, y es peligrosa. Pero los datos sugieren que la demanda de información para vacunarse supera con creces a la demanda de argumentos para no hacerlo.
El dato inquietante
Hay una variable en el dataset de la DGEPI que merece atención. El campo ORIGEN_CASO clasifica el origen de cada caso confirmado, pero el diccionario oficial no está disponible públicamente. La distribución entre los 7,212 casos confirmados (DIAGNOSTICO=1) es la siguiente: código 1 — 140 casos (1.9%); código 2 — 2,266 casos (31.4%); código 4 — 4,806 casos (66.6%). El 66.6% de los casos comparten el código 4, seguidos del 31.4% con código 2 y el 1.9% con código 1.
Sin documentación oficial del diccionario de datos, cualquier interpretación de estos códigos es especulativa. El dato existe y es documentable, pero su significado permanece opaco. La DGEPI debería publicar la definición oficial de ORIGEN_CASO para permitir un análisis informado. Mientras tanto, lo único que se puede afirmar con seguridad es la distribución numérica de los códigos, no su significado epidemiológico.
RFK Jr. y el timing
Robert F. Kennedy Jr. asumió como Secretario de Salud de Estados Unidos el 13 de febrero de 2025. Su nombramiento fue recibido con alarma por la comunidad científica global: en junio de 2025 despidió a los 17 miembros del comité asesor de vacunas (ACIP) y los reemplazó con activistas antivacuna, incluyendo a Robert Malone (vinculado a su organización Children’s Health Defense) y Vicky Pebsworth (del National Vaccine Information Center).
Es tentador conectar la línea causal directamente: un secretario antivacuna en la principal potencia del hemisferio, desinformación cruzando la frontera en español, brote de sarampión en México. La narrativa es elegante. Pero los datos no la sostienen cronológicamente.
El brote de sarampión en México comenzó el 1 de febrero de 2025 (semana epidemiológica 5), según la Organización Panamericana de la Salud. RFK Jr. asumió su cargo el 13 de febrero de 2025. El brote lo antecede por menos de dos semanas. La desinformación antivacuna transfronteriza es un acelerador real del problema —redes como Children’s Health Defense y otras organizaciones han amplificado narrativas antivacuna que cruzan la frontera—, pero no es la causa raíz. La causa raíz es el deterioro estructural de la infraestructura de vacunación mexicana que arrastraba años de erosión antes de que RFK Jr. pronunciara una sola palabra como secretario.
Conectar el brote con un funcionario estadounidense es cómodo porque externaliza la responsabilidad. La realidad es más incómoda: el problema es doméstico. La desinformación del norte se depositó sobre un terreno que ya era fértil porque la infraestructura local ya había sido abandonada.
Infraestructura como campo de batalla
Lo que pasó en México no es una anomalía epidemiológica. Es una manifestación concreta de un fenómeno más amplio: la infraestructura sanitaria como campo de batalla donde se disputan cuestiones de poder, soberanía y control sobre los cuerpos.
Cuando la cobertura vacunal cae del 99% al 76%, no estás viendo una estadística moverse. Estás viendo un sistema de cadenas de frío que no se renovó, personal de salud que no se capacitó, centros de vacunación que redujeron horarios o cerraron, y una población que dejó de confiar en las instituciones encargadas de protegerla. Cada punto porcentual de cobertura perdido representa una falla en la maquinaria estatal —no un error aislado, sino un patrón acumulativo.
Cuando el 66.6% de los casos confirmados comparte un código de origen cuyo significado nadie ha explicado públicamente, estás viendo un sistema de vigilancia epidemiológica que produce datos pero no transparencia. La infraestructura del dato es tan importante como la infraestructura de las vacunas: sin datos confiables y accesibles, la respuesta epidemiológica opera a ciegas.
Cuando Google Trends muestra que la misma alarma impulsa búsquedas provacunas y antivacunas pero las primeras dominan por 20 a 1, estás viendo que la batalla por la narrativa no está perdida —pero tampoco ganada. La demanda de información para vacunarse existe. Lo que falta es que el Estado la satisfaga con una infraestructura de comunicación y vacunación que funcione.
El sarampión en México es lo que Foucault llamaría una manifestación de biopoder: el momento en que se hace visible quién decide sobre la salud de la población y quién no. La vacuna existe. La ciencia existe. Lo que falla es la infraestructura que conecta ambas con los cuerpos que necesitan protección. Esa infraestructura no se rompió sola: fue descuidada, subfinanciada y desarticulada por decisiones políticas específicas durante años. Y cuando se rompió, el virus encontró el camino.
El estrecho digital: OpenAI y la captura de la infraestructura Python →
Fuentes y metodología
Casos confirmados: DGEPI EFE (datos.gob.mx), filtro DIAGNOSTICO=1. Cifra validada con datos de PAHO: 7,212 (CSV) vs 7,168 (PAHO) = 99.4% de coincidencia.
Defunciones: DGEPI EFE (DEFUNCION=1): 8 defunciones registradas. OPS (sep 2025): 19 defunciones. Discrepancia documentada; cifra más reciente de OPS no es públicamente accesible.
Cobertura vacunal MCV1: WHO Global Health Observatory, indicador WHS8_110 (estimaciones WUENIC/UNICEF), serie 2000-2024.
Comparativo México vs Estados Unidos: Misma fuente WHO GHO, indicador WHS8_110, filtros SpatialDim=MEX y SpatialDim=USA.
Curva epidémica de las Américas: Datos estimados. La WHO/OPS no disponen de API pública para datos semanales por país. Simulación numérica con distribuciones normales por tramo temporal (random.gauss), reproducible gracias a un seed aleatorio fijo. Los puntos de inflexión temporal (inicio 1 febrero 2025/SE5, pérdida de estatus noviembre 2025 causada por Canadá, alerta febrero 2026) son verificables. Los valores semanales concretos son reconstrucciones y no deben usarse para conclusiones epidemiológicas.
Mapa bilateral de casos: México: DGEPI EFE, 7,212 casos confirmados (DIAGNOSTICO=1), agrupación por entidad federativa usando el código INEGI de ENTIDAD_RES, proyección natural earth. Estados Unidos: CDC NNDSS (datos provisionales, 2025-2026), 3,322 casos en 43 estados: Texas (851), South Carolina (792), Utah (416), Florida (125), California (25). Proyección Albers USA.
Cobertura MCV1 en las Américas: WHO Global Health Observatory, indicador WHS8_110 (estimaciones WUENIC/UNICEF), 20 países de la región, escala RdYlGn.
Google Trends: Datos reales obtenidos vía pytrends (API no oficial), 116 puntos de datos por batch, periodo enero 2024 - marzo 2026, geografía México. Queries antivacuna: “no vacunar”, “antivacunas”, “efectos secundarios vacunas”. Queries provacuna: “vacuna sarampion”, “vacuna srp” —SRP es el nombre oficial de la triple viral— y “esquema de vacunacion”. Cross-reference: “vacuna sarampion” vs “no vacunar”. Hallazgo original: no existe estudio previo que documente esta comparación para sarampión en México con esta metodología. Pre-pico: promedio móvil de 6 semanas, filtro fecha < 2026-02-08. El interés provacuna muestra pendiente ascendente antes de la alerta de la OPS; el antivacuna se mantiene plano.
Nota sobre discrepancia de cifras: El artículo “Infraestructura en disputa” (23 de marzo de 2026) circuló con cifras de 14,036 casos y 35 defunciones. Estas cifras no son verificables en ninguna fuente oficial pública. La cifra de 14,036 probablemente incluye casos sospechosos y probables del SINAVE completo, no solo confirmados. La cifra de 35 defunciones no coincide con ninguna fuente verificable: la DGEPI registra 8 defunciones y la OPS reportó 19 en septiembre 2025. La cifra oficial del DGEPI EFE es 7,212 casos confirmados (DIAGNOSTICO=1).